- BTS2023ガイドライン(Thorax 2023;78:1143-1156.)
- ERS/EACTS/ESTS2024ガイドライン(Eur Respir J 2024;63:2300797.)
- SPLF/SMFU/SRLF/SFAR/SFCTCV2023ガイドライン(Ann Intensive Care 2023;13:88.)
自然気胸に関するガイドラインの最新版をpick upしました。
いずれのガイドラインでも緊張性気胸やSSP以外で胸腔ドレーンがfirstになることはないです。また、条件を満たせば、conservative managementが許容されるようになってきましたね。上記のうち2つではERで4時間経過観察し、悪化しないことを確認するように、としています。なお、ここでは述べていませんが、外傷に関してはRCTでのエビデンスに乏しいですが、保存や穿刺吸引などで治療できた、というcase reportやreviewも出てきています。
BTS2023ガイドライン
managementに関するフローチャートは以下の通り。

CXR, chest X-ray; COPD, chronic obstructive pulmonary disease; OPD, outpatient department; PSP, primary spontaneous pneumothorax; SSP, secondary spontaneous pneumothorax.
ERS/EACTS/ESTS2024ガイドライン
managementに関するフローチャートは以下の通り。

conservative careの場合は、ERで4時間経過観察し、SpO2低下や頻呼吸、呼吸困難などなく歩行できることができれば帰宅で外来フォローでOK。

★PICO (Patient, Intervention, Comparison, Outcome) questions and recommendationsは以下の通り。
| Question | Recommendations | |
|---|---|---|
| PICO 1 | 自然気胸に対しては、(穿刺吸引や胸腔ドレナージと比較して)保存的治療を行うべきか? | • 選択された症例(症状が最小限で、臨床的および画像的に安定している)における原発性自然気胸(PSP)の保存的管理を、気胸の大きさに関係なく提案する(Conditional recommendation, very low certainty of evidence) • エビデンスが不足しているため、二次性自然気胸(SSP)の保存的管理を推奨できなかった。 |
| PICO 2 | 急性期の自然気胸には、胸腔ドレナージではなく針穿刺を用いるべきか? | • PSP の初期治療として胸腔ドレーン (CTD) よりも穿刺吸引 (NA) を推奨する(Strong recommendation, low certainty of evidence) • 決定的なエビデンスがないため、SSP に対する CTD の有効な代替手段として NA を支持することも反対することも推奨できない。 (No recommendation, very low certainty of evidence) |
| PICO 3 | 急性期の自然気胸の場合、穿刺吸引や胸腔ドレナージと比較して外来管理を行うべきか? | • PSP の初期治療には、適切な専門知識と外来患者として患者を管理するため方法を備えたセンターでの外来管理を提案する(Conditional recommendation, low certainty of evidence) • SSP の初期治療に小口径 (8 Fr) の外来デバイスを使用しないことを提案する(Conditional recommendation, very low certainty of evidence) |
| PICO 4 | 自然気胸の急性初期症状の治療には、早期外科的治療と薬物治療のどちらを用いるべきか? | • 再発予防を優先する患者に対して、PSP の初期治療として早期外科的介入を検討することを提案する(Conditional recommendation, low certainty of evidence) • エビデンスが不足しているため、SSP の初期治療として早期外科的介入を行うべきかどうかについて推奨できなかった |
| PICO 5 | 自然気胸における持続性空気漏出(PAL)の管理に、胸腔ドレーン単独と比較して自己血パッチ(ABP)を使用するべきか? | • エビデンス不足のため、手術に適さない PSP および PAL の成人患者に対する ABP の使用の賛否について推奨できなかった。 • 手術に適さない SSP および PAL の成人患者に対して ABP の使用を検討してもよいと提案する。(Conditional recommendation, very low quality of evidence) |
| PICO 6 | 自然気胸における持続的な空気漏れの管理に、胸部ドレーン単独と比較して気管支バルブを使用するべきか? | • エビデンスが不足のため、手術に適さない PSP 患者に対する気管支弁の推奨も反対も行えなかった。 • 決定的なエビデンスが不足しているため、手術に適さない SSP 患者に対する気管支バルブの推奨も反対も行えなかった。(No recommendation, very low quality of evidence) |
| PICO 7 | 自然気胸における持続的な空気漏れの管理には、胸腔ドレーン単独と比較して持続吸引を使用するべきでしょうか? | • 決定的なエビデンスがないため、PSP 患者に対する持続吸引の推奨または反対も行えなかった。(No recommendation, very low quality of evidence) • 決定的なエビデンスがないため、SSP 患者に対する持続吸引の推奨または反対も行えなかった。(No recommendation, very low quality of evidence) |
| PICO 8 | 自然気胸の再発予防には、肺介入(VATS)のみによる治療を(肺介入(VATS)と胸膜癒着術の併用と比較して)行うべきか? | • 決定的なエビデンスがないため、PSP に対する介入の賛否について推奨できなかった(No recommendation, very low quality of evidence) • エビデンスがないため、SSP に対する介入の賛否について推奨できなかった。 |
| PICO 9 | 自然気胸の再発予防には、外科的胸膜切除術(外科的または内科的に行われる化学的胸膜癒着術と比較して)を行うべきでしょうか? | • 決定的なエビデンスがないため、PSP に対する外科的胸膜切除術の賛否について勧告できなかった。(No recommendation, very low quality of evidence) • 証拠がないため、パネルは SSP に対する外科的胸膜切除術の賛否について勧告できなかった。 |
SPLF/SMFU/SRLF/SFAR/SFCTCV2023ガイドライン
managementに関するフローチャートは以下の通り。
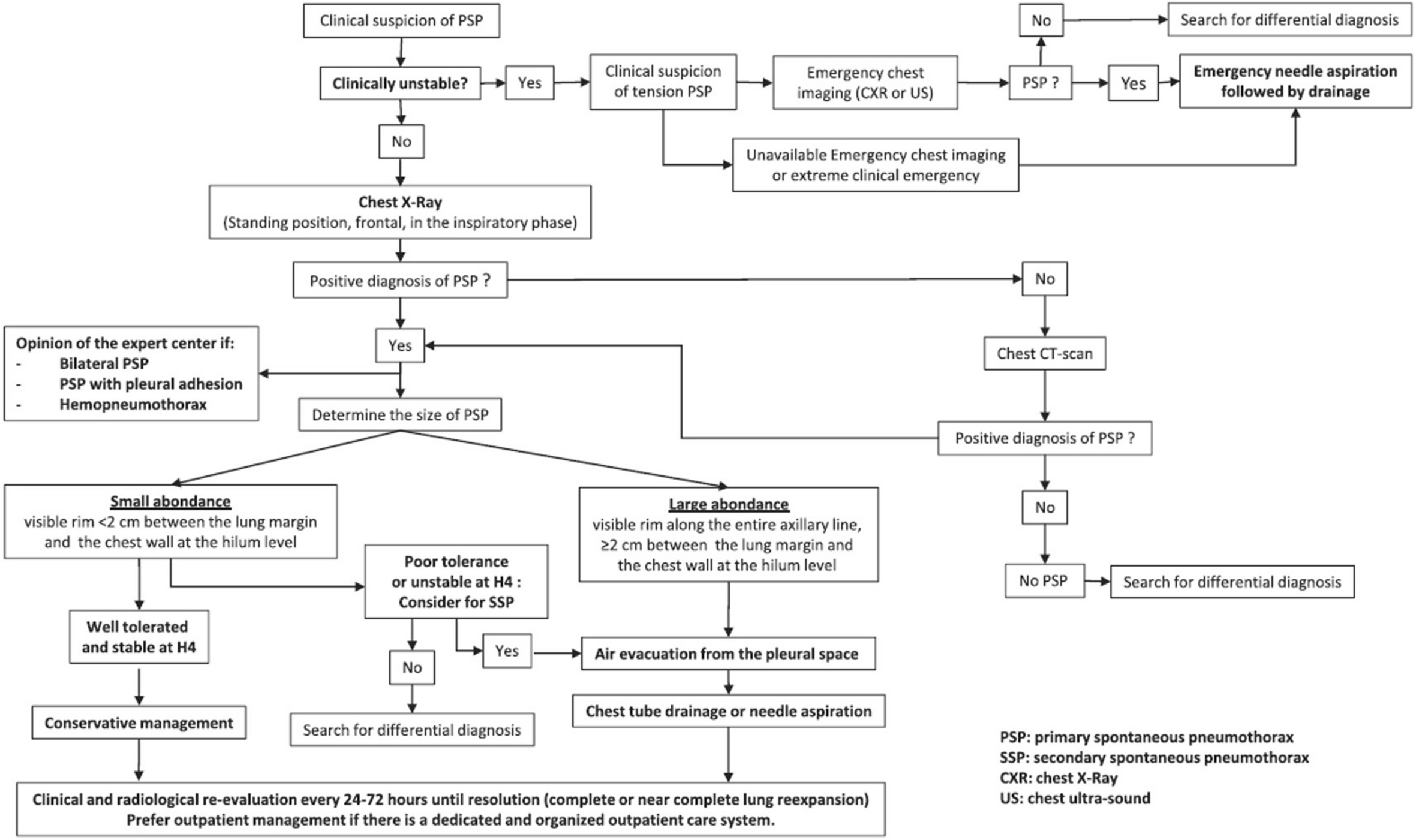
このガイドラインでは、鎮痛や胸膜癒着術など、細かい項目に関しても推奨項目を出しており、読んでいておもしろいです。
まとめ
各ガイドラインのフローチャートを参考にPSP治療のマネージメントができるようになるといいですね。当院ERでもAmbulatory deviceが簡単に入れられるようになるといいのですが、各施設フォローしてもらう呼吸器内科や外科との治療方針に関するコンセンサスを得る必要がありますね。

コメント