Sport-Related Concussion
- N Engl J Med 2025;392:483-93.
- DOI: 10.1056/NEJMcp2400691
スポーツ関連脳震盪についてのレビューです。救急外来での説明が非常に大事だと思っていますのでご紹介します。
症状
頭痛、前庭系症状(タンデム歩行でのふらつき、眼球運動障害(反復性サッケードなどの異常))、起立時ふらつき、運動不耐性など(以下の表参照)。
| 領域 | 症状 | 兆候 |
| 認知 | 混乱、ぼんやりした感覚、集中できない | 前向性健忘、逆行性健忘、意識喪失、見当識障害、遅延した言語および運動反応、ぼんやりとした表情、呂律の回らない・聞き取りにくい言葉 |
| 身体 | 頭痛、めまい、吐き気・嘔吐、視覚障害(光過敏、ぼやけ、二重視)、音過敏 | バランス障害、異常な眼球追跡、異常な前庭・眼球反射、異常な近点収束 |
| 感情 | 感情の不安定さ、いらだち、疲労、不安、悲しみ | いらだちやすい行動、感情の平坦化 |
| 睡眠障害 | 寝つきの悪さ、通常より多くまたは少なく眠る | 過度の眠気 |
スポーツ関連の脳震盪では意識消失は一般的ではなく、通常は短時間(1分未満)であり、外傷後健忘とは異なり、予後の悪化には関連しない。
脳震盪に関連する症状や徴候は通常、数分から数時間以内に現れるか悪化するが、場合によっては最大72時間遅れて発症することもある。
診断に不確実性がある場合、受傷後14日以内に実施する運動負荷試験(例:バッファロー脳震盪トレッドミル試験)は、スポーツ関連の脳震盪診断において、専門医による標準的な臨床診察と比較して、感度94.4%(95%信頼区間 [CI]:90.8~97.2)、特異度94.6%(95% CI:91.1~97.3)と高い診断精度を示している(J Neurotrauma 2023;40:1524-1532.)。
management
大事なのは有酸素運動と睡眠の質!
電子機器の使用を最初の48時間程度は抑える。
スポーツ関連脳震盪の評価と管理の流れ
1. 受傷時の初期対応
- 患者が脳震盪の疑いで受診
- 包括的な病歴聴取および身体検査
- 受傷のメカニズム確認(例:頭部への衝撃、転倒など)
- 症状の有無(例:頭痛、めまい、視覚障害、吐き気、倦怠感)
- 神経学的評価(例:前庭・眼球運動検査、認知機能テスト)
2. 緊急対応が必要な「レッドフラッグ」症状の評価
- 以下の症状があれば緊急対応が必要:
- 発作やけいれん
- 遠くを見ると二重に見える
- 意識消失(特に30秒以上続く場合)
- 両腕または両脚のしびれや脱力
- 意識レベルの低下や進行性の頭痛
- 制御不能な嘔吐
- 焦点を結ばない視線や極端な興奮状態
- グラスゴー昏睡尺度(GCS)が15未満
- 頭蓋骨の変形や局所的な神経学的欠損
→ レッドフラッグが確認された場合は、直ちに画像など精密検査が必要。
3. 脳震盪の診断とリスク評価
- 5Pスコア(脳震盪後持続症状リスク評価)を実施
- 年齢、性別、既往歴、症状の持続時間、バランス障害の有無などでリスクを分類
- 眼球運動・前庭機能検査
- 眼球の動き、バランス機能(タンデムスタンステスト)を評価
- 心拍数制限付き運動負荷試験
- バッファロー脳震盪トレッドミルテスト(BCTT)を活用し、運動耐性を評価
- 症状が10日以上続く場合
- 頸椎損傷、精神的要因(不安・うつ)などの合併症も評価し、適切な治療を検討
4. 回復プログラム(Amsterdam return-to-sport strategy)
- 症状が軽度であれば、24時間以内に活動を開始
- 段階的な運動療法(以下の表参照)
- 症状が悪化した場合、1つ前のステップに戻る
- 最終的なスポーツ復帰には、医療機関の許可が必要
| ステップ | 内容 | 進行基準 |
| ステップ1: 症状制限付きの活動 | 軽い日常活動(例:歩行)を行い、症状が悪化しないか確認する | 受傷後24時間以内に開始可能、症状が悪化しないことを確認 |
| ステップ2: 有酸素運動 | 軽度~中程度の有酸素運動(例:エアロバイク、ジョギング)、最大心拍数の55~70%を目安 | 症状が軽度以上に悪化しないこと(2ポイント以上の増加なし) |
| ステップ3: 競技特有の運動 | 競技に特化した運動を開始(例:方向転換、ランニング)※接触プレーはなし | 頭部への偶発的衝撃リスクがない場合のみ進行 |
| ステップ4: 非接触のトレーニング | チーム練習に復帰するが、接触プレーなしでパスドリルなどを実施 | 症状や認知機能の異常が完全になくなった後に進行 |
| ステップ5: フルコンタクトの練習 | 通常の練習に完全復帰し、コーチ・医療スタッフの監督のもと評価 | 医療機関の許可を得た後に進行 |
| ステップ6: 競技復帰 | 試合や競技に正式復帰する | 完全な競技復帰 |
- アスリートは、受傷後24時間以内にステップ1(症状制限付きの活動)を開始できる。
- 各ステップの進行は、通常最低24時間ごとに行われる。
- ステップ1、2、3の間に軽度を超える症状の悪化(2点以上の増加)が生じた場合、運動を中止し、翌日に再試行する。心拍数の設定は年齢に基づき、計算式:(220 - 年齢(拍/分)) × 50%とする。
- ステップ4、5、6は、運動時を含め、症状や認知機能の異常が完全に解消した後に開始する。
- もしステップ4、5、6の間に脳震盪関連の症状が発生した場合、ステップ3に戻り、運動負荷をかけても症状が完全に解消されることを確認してからリスクのある活動を再開する。
- スポーツ復帰の準備が整ったことを証明する書面は、地域の法律や競技規則に従い、医療提供者によって発行されるべきである。
5. 学業復帰(Return-to-School Strategy)
- 学校復帰はスポーツ復帰より優先
- 早期復帰が回復を促進するため、完全休養は推奨されない
- 段階的な学業復帰
- ステップ1:読書や画面を見ない学習(5-15分ずつ)
- ステップ2:宿題や授業外での学習
- ステップ3:部分的な学校復帰(短縮授業など)
- ステップ4:完全復帰(テスト延期などの支援を受ける)
| ステップ | 内容 | 目的 |
| ステップ1: 症状を悪化させない範囲での日常活動 | スクリーンタイムを最小限に抑えながら、読書などの軽い活動を5~15分から徐々に増やす | 通常の日常活動への段階的な復帰 |
| ステップ2: 学校活動の再開 | 宿題や読書などの学習活動を教室外で行い、認知負荷への耐性を高める | 認知作業への耐性向上 |
| ステップ3: 部分的な学校復帰 | 学校での授業を徐々に再開(最初は短縮授業や休憩を多く取ることも考慮) | 学業活動の増加 |
| ステップ4: 完全な学校復帰 | 授業時間を増やし、症状が軽度以上に悪化しない範囲で完全復帰を目指す | 通常の学業活動への完全復帰(遅れた学習のキャッチアップ含む) |
6. フォローアップ
- 週ごとの診察を実施し、完全回復を確認
- 運動時の症状悪化がないか、バランス機能や眼球運動のチェック
- 長期的な脳震盪リスク評価
- 持続的な症状がある場合、追加の神経学的検査やリハビリを検討
症状が長引くかのリスクスコア
・5Pスコア
脳震盪の 5P スコア(Predicting and Preventing Postconcussive Problems in Pediatrics) は、小児や青少年の脳震盪後に症状が 28日以上持続するリスク を評価する臨床スコアです。
これは 救急科を受診した 3063 人の患者(中央値 12 歳) を対象に開発され、その後の外来診療の研究でも検証されています。スコアは 0 ~ 12 の範囲 で、スコアが高いほど持続的な症状のリスクが高い ことを示します(5Pスコアが9~12点の患者の82%が28日以上症状が持続していた(AUC: 0.75、95% CI: 0.66~0.84))。
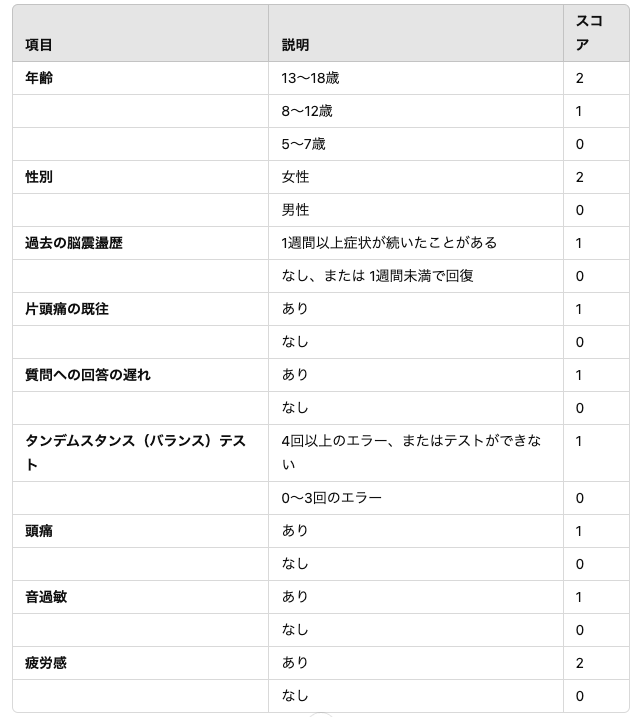
- 低リスク(0~3点):持続症状の可能性が低い
- 中リスク(4~8点):持続症状の可能性あり(高感度)
- 高リスク(9~12点):持続症状の可能性が高い(高特異度)
タンデムバランステストの実施方法
- 姿勢のセットアップ
- 患者は 直立姿勢で足を一直線上に配置(片方の足をもう片方の足の前に置く)
- 利き足ではない方(キックしない方の足)を後ろに配置
- かかととつま先が接触する形で立つ
- 腕と視線の位置
- 両手を腰に置く(骨盤の上)
- 目を閉じた状態 で保持
- テストの実施
- 20秒間、この姿勢を維持することを求める
- 以下の動作が発生すると「エラー」としてカウントされる:
- ステップを踏む、つまずく、または転倒する
- 腰から手を離す
- 目を開ける
- 30度以上の股関節の外転または屈曲
- つま先またはかかとを床から離す
- 5秒以上正しい姿勢を維持できない
5Pスコアでの評価基準
- エラー回数が 4回以上、またはテストを完了できない → 1点
- エラー回数が 0~3回 → 0点
症状長引いた時
患者の持続的な症状には複数の原因(例:前庭機能障害や頸部損傷)が関与しており、症状が重複することも多い。
持続的な症状の鑑別診断には、外傷性脳損傷(TBI)との時間的な関連性を考慮した症状評価、医学的既往歴(例:不安障害や片頭痛)、前庭および眼球運動系の異常所見(客観的異常や症状の悪化)、および頸椎の検査が重要である。
症状が脳震盪以前からあったかどうか、でもmanagement変わってくるので問診と診察が重要である。
終わりに
運動、学校生活、などかなり詳しく記載されているいいレビューでした。これを参考に脳震盪の説明を救急外来からお伝えできれば良いと思っております。




コメント